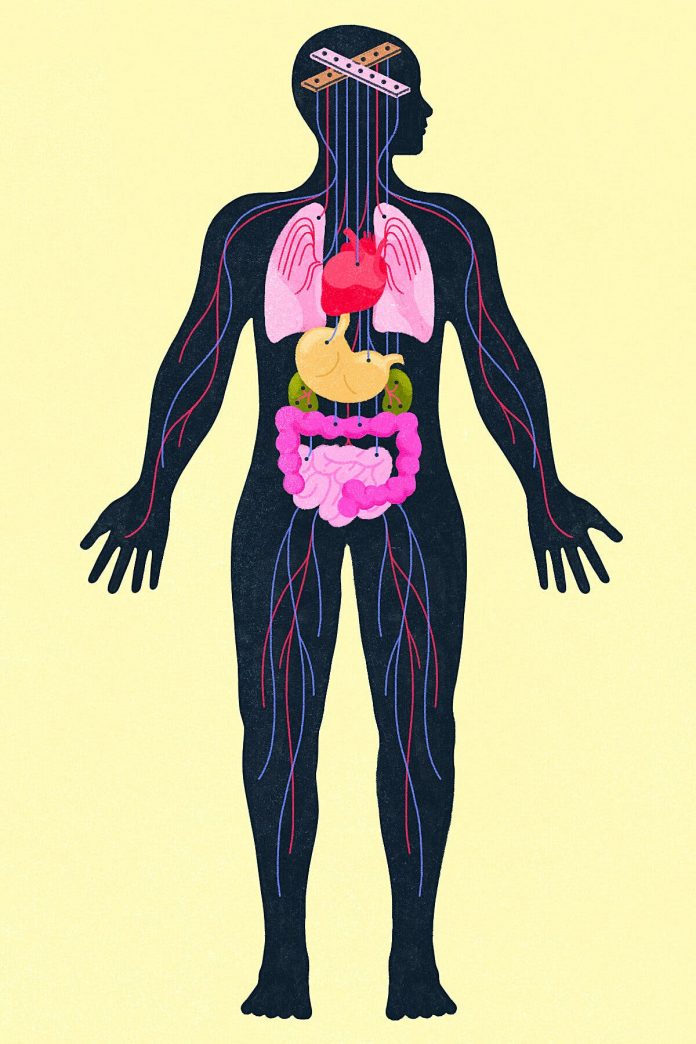
No es de extrañar que cuando a una persona se le diagnostica una enfermedad cardíaca, un cáncer, o alguna otra dolencia física que limita o amenaza su vida, se sienta ansiosa o deprimida. Pero a veces también sucede lo contrario: una ansiedad o depresión desmedida puede provocar un padecimiento físico grave, e incluso impedir la capacidad de sobrellevar o recuperarse de uno. Este es el momento oportuno para hablar de las posibles consecuencias de esto, ya que el estrés inacabable y las perturbaciones en la vida causadas por la pandemia siguen haciendo mella en la salud mental de las personas.
El cuerpo humano no reconoce la separación artificial que los profesionales médicos hacen de los padecimientos mentales y físicos. Más bien, la mente y el cuerpo conforman una vía de doble sentido. Lo que sucede dentro de la cabeza de una persona puede tener efectos nocivos en alguna parte del cuerpo, y viceversa. Una enfermedad mental que no se trata puede aumentar de manera significativa el riesgo de contraer alguna dolencia física grave, y a su vez los trastornos físicos pueden derivar en comportamientos que empeoran las afecciones mentales.
Hace décadas, en estudios que hicieron un seguimiento de cómo les iba a pacientes con cáncer de mama, por ejemplo, David Spiegel y sus colegas de la Escuela de Medicina de la Universidad Stanford revelaron que las mujeres cuya depresión disminuía vivían más tiempo que aquellas cuya depresión empeoraba. Su investigación y otros estudios han mostrado de manera clara que “el cerebro está conectado de manera estrecha con el cuerpo y el cuerpo con el cerebro”, comentó Spiegel en una entrevista. “El cuerpo tiende a reaccionar al estrés mental como si fuera estrés físico”.
Según él y otros especialistas, con demasiada frecuencia los médicos pasan por alto el malestar emocional crónico, pese a las pruebas como las ya mencionadas. Sucede mucho que un médico receta una terapia para padecimientos físicos como la diabetes o una enfermedad cardiovascular, y luego se pregunta por qué los pacientes empeoran en lugar de mejorar.
Muchas personas se resisten a buscar tratamiento para padecimientos emocionales. Algunos con ansiedad o depresión tal vez teman ser estigmatizados, aunque estén conscientes de que tienen un problema psicológico serio. Muchos intentan curar por su cuenta su malestar emocional al adoptar comportamientos como el consumo excesivo de alcohol o el uso de drogas, lo cual solo empeora sus problemas preexistentes.
Y a veces los parientes y amigos sin querer refuerzan la negación de una persona que padece un malestar mental diciendo cosas como “así es él”, y no hacen nada para alentarlos a buscar ayuda profesional.
¿Qué tan comunes son la ansiedad y la depresión?
Los trastornos de ansiedad afectan a casi el 20 por ciento de los adultos estadounidenses. Esto significa que millones de personas son asediadas a cada instante por la respuesta involuntaria que prepara al cuerpo para la acción. Cuando uno está estresado, el cerebro responde con la liberación de cortisol, el sistema de alarma de la naturaleza que evolucionó para ayudar a los animales que se enfrentan a amenazas físicas aumentando la respiración, elevando el ritmo cardíaco y redirigiendo el flujo sanguíneo de los órganos abdominales a los músculos que ayudan a afrontar o escapar del peligro.
Estas medidas de protección provienen de los neurotransmisores epinefrina y norepinefrina, que estimulan al sistema nervioso simpático y ponen al organismo en alerta máxima. Pero cuando se invocan con demasiada frecuencia y de manera indiscriminada, la sobre estimulación crónica puede dar lugar a todo tipo de malestares físicos, como indigestión, calambres, diarrea o estreñimiento, y un mayor riesgo de ataque cardíaco o accidente cerebrovascular.
La depresión, aunque menos común que la ansiedad crónica, puede tener efectos aún más devastadores en la salud física. Aunque es normal sentirse deprimido de vez en cuando, más del seis por ciento de los adultos tiene sensaciones persistentes de depresión a tal grado que esta perturba las relaciones personales, interfiere con el trabajo y el tiempo libre, y afecta su capacidad para lidiar con la vida diaria. La depresión persistente también puede exacerbar la percepción del dolor de una persona y aumentar sus probabilidades de sufrir dolor crónico.
“La depresión disminuye la capacidad de una persona para analizar y responder al estrés de manera racional”, Spiegel dijo. “Acaban en un círculo vicioso con una disposición limitada para salir de un estado mental negativo”.
Para empeorar las cosas, la ansiedad y depresión desmedidas suelen coexistir, lo cual hace que las personas estén vulnerables a un arsenal de padecimientos físicos y a una incapacidad de adoptar y seguir la terapia que necesita.
Un estudio de 1204 hombres y mujeres coreanos de la tercera edad evaluados inicialmente por depresión y ansiedad descubrió que, dos años después, estos trastornos emocionales aumentaban el riesgo de padecer trastornos físicos y discapacidad. La ansiedad por sí sola estaba relacionada con las enfermedades cardíacas, la depresión por sí sola estaba relacionada con el asma, y las dos juntas estaban relacionadas con problemas de vista, tos persistente, asma, hipertensión, enfermedades cardíacas y problemas gastrointestinales.
El tratamiento puede contrarrestar los daños emocionales
Si bien la ansiedad y la depresión persistentes son tratables en gran medida con medicamentos, terapia cognitivo-conductual y terapia de conversación; sin tratamiento, estas enfermedades tienden a empeorar. Según John Frownfelter, el tratamiento de cualquier padecimiento funciona mejor cuando los médicos comprenden “las presiones a las que se enfrentan los pacientes, que afectan su comportamiento y provocan daños clínicos”.
Frownfelter es internista y director médico de una empresa emergente llamada Jvion. La organización utiliza la inteligencia artificial para identificar no solo los factores médicos, sino también los psicológicos, sociales y de comportamiento que pueden influir en la eficacia del tratamiento en la salud de los pacientes. Su objetivo es fomentar enfoques más holísticos del tratamiento que se ocupen de forma integral y simultánea del paciente, tanto de su cuerpo como de su mente.
Los análisis utilizados por Jvion, una palabra hindú que significa “dador de vida”, podrían alertar a un médico cuando una depresión subyacente quizá está obstaculizando la eficacia de los tratamientos recetados para alguna enfermedad. Por ejemplo, los pacientes que reciben tratamiento para la diabetes y se sienten desesperanzados tal vez no mejoren porque, debido a su depresión, toman la medicina indicada solo de forma esporádica y no siguen una dieta adecuada, explicó Frownfelter.
“Con frecuencia hablamos de la depresión como una complicación de una enfermedad crónica”, escribió Frownfelter en julio en Medpage Today. “Pero de lo que no hablamos lo suficiente es de cómo la depresión puede devenir en una enfermedad crónica. Los pacientes con depresión quizá no tengan la motivación para hacer ejercicio con frecuencia o cocinarse de manera saludable. Muchos también tienen dificultades para dormir bien”.
Algunos cambios en la atención médica durante la pandemia han aumentado considerablemente el acceso de los pacientes al tratamiento de la depresión y la ansiedad. La expansión de la telesalud ha permitido a los pacientes acceder al tratamiento de psicoterapeutas que pueden estar incluso a un continente de distancia.
Los pacientes también pueden llegar a tratarse a sí mismos sin la ayuda directa de un terapeuta. Por ejemplo, Spiegel y sus colaboradores crearon una aplicación llamada Reveri que enseña a las personas técnicas de autohipnosis diseñadas para ayudar a reducir el estrés y la ansiedad, mejorar el sueño, reducir el dolor y suprimir o dejar de fumar.
Mejorar el sueño es especialmente útil, según Spiegel, porque “mejora la capacidad de la persona para regular el sistema de respuesta al estrés y no quedarse atascado en una rutina mental”. Se han recopilado datos que demuestran la eficacia de la aplicación Reveri, pero aún no se han publicado, dijo.
Jane Brody escribe la columna de salud Personal Health, un cargo que ha ocupado desde 1976. Ha escrito más de una decena de libros incluyendo los éxitos de ventas Jane Brody’s Nutrition Book y Jane Brody’s Good Food Book.